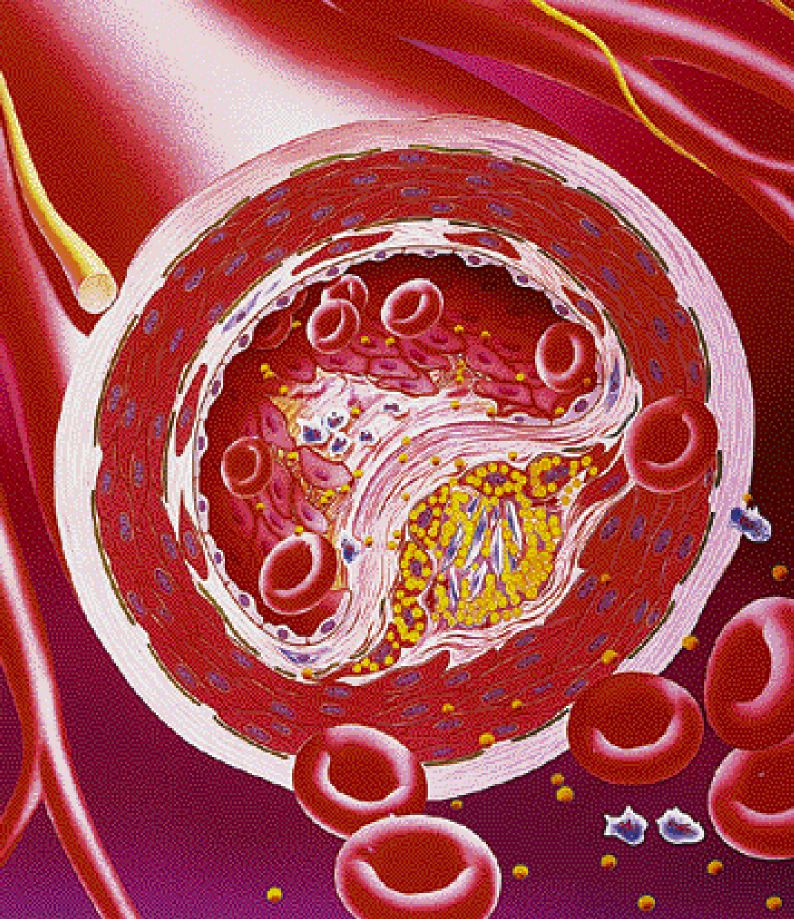
Ισως οι Ελληνες να μη χρειάζονται ανάλυση του νέου ιατρικού όρου αγγειογένεση (angiogenesis). Πρόκειται για τη δημιουργία νέων αγγείων, νέων παράπλευρων μικρών αρτηριών και αρτηριδίων, όταν οι κύριοι αρτηριακοί κλάδοι είναι πλήρως φραγμένοι και η περιοχή ισχαιμεί (έχει, δηλαδή, ελαττωμένη ισχνή αιμάτωση, ισχαιμία, ischaemia διεθνώς).
Η θεραπευτική αγγειογένεση ξεκίνησε προ τριετίας περίπου (Caralis D., «Angiogenesis in Lower Extremity Arterial Disease», Humana, Totowa, New Jersey, 2005, σελ. 229-230 και 285) και στοχεύει στην αύξηση του αριθμού των αγγείων στην ισχαιμούσα περιοχή. Οι πρώτες εφαρμογές έγιναν και γίνονται στην αποφρακτική αρτηριοπάθεια των κάτω άκρων, όταν η αθηρωμάτωση και οι στενώσεις είναι διάχυτες και ο αυλός των μικρών αρτηριών και αρτηριδίων φραγμένος. Το άτομο πονάει στα πόδια, στο ένα ή και στα δύο, συνήθως στις κνήμες, ακόμη και στο αργό περπάτημα. Ο πόνος μπορεί να εντοπίζεται στους γλουτούς, στον μηρό, στην κνήμη ή και χαμηλότερα.
Η τεχνική
Η θεραπευτική αγγειογένεση προάγεται με ενδομυϊκές ενέσεις στους μυς των ποδιών. Με τις ενέσεις χορηγείται ένας αναπτυξιακός παράγων αγγείων, η αγγειοποιητίνη (angiopoetin). Ο παράγων αυτός προέρχεται από το ενδοθήλιο, τον χιτώνα που περιβάλλει τον αυλό των αγγείων. Η ακριβής ονομασία του αγγειογενετικού αυτού παράγοντος είναι VEGF (Vascular Endothelial Growth Factor). Απομονώθηκε σε εργαστήρια πανεπιστημίων των ΗΠΑ από αγγεία διαφόρων συμπαγών όγκων και διατίθεται ως ενέσιμο σκεύασμα. Τα νέα αγγεία που σχηματίζονται μετά τη χορήγησή του είναι πολύ μικρά και πολλές φορές δεν φαίνονται ούτε στην ψηφιακή αγγειογραφία. Και όμως το άτομο λίγες μόλις εβδομάδες μετά τις αρχικές ενδομυϊκές ενέσεις περπατάει άνετα και χωρίς πόνο. Κλινικά η μεγάλη βελτίωση στην αιμάτωση του ποδιού διαπιστώνεται με απλές μελέτες αιματώσεως των κάτω άκρων με υπερήχους Doppler, εξωτερικά και ραδιοϊσοτοπικά.
Μια άλλη πηγή του αγγειογενετικού παράγοντος VEGF είναι τα αιμοπετάλια του ίδιου του ατόμου. Υπάρχει χημειοτακτική έλξη· ο αγγειογενετικός παράγων προσελκύεται εκλεκτικά από τα προϊόντα μεταβολισμού των ισχαιμούντων κυττάρων που έχουν ως κύριο χαρακτηριστικό την υποξία, δηλαδή την ελάττωση του οξυγόνου της περιοχής, αφού είναι ελαττωμένη η αιμάτωση, η άρδευση δηλαδή με οξυγόνο του αίματος. Ετσι ο VEGF πηγαίνει εκλεκτικά στην περιοχή ή στις περιοχές που ισχαιμούν. Ενίοτε τα νέα αγγεία δεν είναι τόσο τέλεια όσο ήσαν τα αρχικά, προτού φράξουν.
Ενας νεότερος αγγειογενετικός παράγων είναι το γονίδιο HIF-Ia/VPIG. Είναι η τροποποιημένη μορφή του γονιδίου HIF-Ia (Hypoxia Induced Factor-HIF) που υπάρχει φυσιολογικά στον οργανισμό κάθε ανθρώπου. Η μελέτη για τον παράγοντα HIF βρίσκεται σε εξέλιξη σε πανεπιστημιακά κέντρα των ΗΠΑ με πολύ καλά αποτελέσματα.
Οι έρευνες
Η αγγειογένεση σήμερα είναι υπό μελέτη και στην καρδιά. Η μόνη ένδειξη για εφαρμογή της αγγειογένεσης στο μυοκάρδιο που επιτρέπει η Υπηρεσία Φαρμάκων και Τροφίμων της Αμερικής είναι η ανθεκτική στηθάγχη. Είναι ακραία από άποψη συμπτωμάτων μορφή στεφανιαίας καρδιοπάθειας. Οι στεφανιαίες αρτηρίες που περιβάλλουν και αρδεύουν το μυοκάρδιο είναι πολύ στενές ή/και φραγμένες, ιδιαίτερα περιφερικά, στα ακροτελεύτια τμήματα των στεφανιαίων αρτηριών και αρτηριδίων. Στον αυλό τους δεν χωράει ούτε ο μικρότερος αγγειοδιαστολέας ή σωληνάκι (stent). Δεν υπάρχουν καν στόχοι για τοποθέτηση bypass, παρακαμπτηρίου αγγείου μετά τη στένωση. Το άτομο υποφέρει από αλλεπάλληλες στηθαγχικές κρίσεις και παίρνει μέρα-νύχτα μέγιστες θεραπευτικές δόσεις αντιστηθαγχικών φαρμάκων.
Τα άτομα αυτά είναι σήμερα στο επίκεντρο της έρευνας της σύγχρονης καρδιολογίας για νέα φάρμακα. Μερικά ήδη εγκρίθηκαν, όπως η ρανολαζίνη. Η ρίζα όμως του προβλήματος που προκαλεί τη συμπτωματική στηθάγχη (status anginosus) είναι η έλλειψη αγγείων σε μία ή περισσότερες περιοχές του μυοκαρδίου. Ετσι το ενδιαφέρον των ερευνητών στην καρδιαγγειακή ιατρική στράφηκε στην αγγειογένεση στον καρδιακό μυν.
Ο αναπτυξιακός παράγων νέων αγγείων στην καρδιά, στο μυοκάρδιο, προέρχεται από το ίδιο το άτομο. Είναι τα βλαστοκύτταρα (αρχέγονα κύτταρα) του ίδιου του ασθενούς ή της ασθενούς. Ονομάζονται βλαστοκύτταρα CD34+. Πολύ προσφάτως η έρευνα για τη θεραπεία της ισχαιμίας του μυοκαρδίου καρποφόρησε εντυπωσιακά. Ο καρπός είναι φάρμακο που προάγει την αγγειογένεση με βάση το DNA. Ο έλεγχος της αποτελεσματικότητας του νέου φαρμάκου ελέγχεται όχι μόνο με την ελάττωση ή την εξαφάνιση των συμπτωμάτων της ισχαιμίας, αλλά και αντικειμενικά με το ηλεκτροκαρδιογράφημα κοπώσεως πριν και μετά τη νέα θεραπεία.
Προδιάθεση
Ποια άτομα όμως είναι προδιατεθειμένα να πάθουν αποφρακτική αρτηριοπάθεια των ποδιών και στεφανιαία καρδιοπάθεια; Να στενέψουν ή και να φράξουν οι αρτηρίες;
– Τα διαβητικά άτομα: Στον διαβήτη το τοίχωμα των αρτηριών φλεγμαίνει. Οσο υψηλότερο το σάκχαρο του αίματος τόσο μεγαλύτερη η φλεγμονή του τοιχώματος των αρτηριών, ιδιαίτερα των μικρών σε διαμέτρημα (small vessel disease).
– Ορισμένοι υπερτασικοί: άτομα με συστολική πίεση πάνω από 120 χιλιοστά στήλης υδραργύρου (12 εκατοστά στήλης ύδατος κατά την ελληνική συνήθεια) και διαστολική πίεση πάνω από 80 χιλιοστά (8 κατά το ελληνικότερον).
– Ατομα με δυσλιπιδαιμία: έχουν ανεβασμένη την «κακή» χοληστερίνη LDL (Low Density Lipoprotein Cholesterol), χαμηλή προστατευτική χοληστερίνη HDL (High Density Lipoprotein Cholesterol) και υψηλές στάθμες τριγλυκεριδίων (κεκορεσμένες λιπαρές ουσίες) στο αίμα. Η αποφρακτική αρτηριοπάθεια των κάτω άκρων συνδέεται ιδιαίτερα με τις υψηλές στάθμες τριγλυκεριδίων.
Αλλοι προδιαθεσικοί παράγοντες για αποφρακτική αρτηριοπάθεια των κάτω άκρων και των στεφανιαίων αρτηριών της καρδιάς είναι: η παχυσαρκία, η καθιστική ζωή (έλλειψη σωματικής άσκησης), η ηλικία (άνδρες πάνω από 40 και γυναίκες μετά την εμμηνόπαυση). Μεγάλο ρόλο παίζει και η κληρονομικότητα. Ο κυριότερος προδιαθεσικός παράγων για αποφρακτικές αρτηριοπάθειες των κάτω άκρων και της καρδιάς είναι το κάπνισμα, η βλακωδέστερη μορφή αυτοφθοράς.
Πρόληψη
Επειδή δε το «προλαμβάνειν κάλλιον του θεραπεύειν», αντί να φθάνει κανείς στο έσχατο στάδιο της απόφραξης των μικρών αρτηριών και αρτηριδίων και να καταφεύγουμε σε τεχνητούς τρόπους αγγειογένεσης, που μπορεί και να μην πετύχει, σώφρον είναι να ελέγξουμε τους παράγοντες κινδύνου της αποφρακτικής αρτηριοπάθειας απανταχού του σώματος: κρατώντας στους διαβητικούς τη γλυκοζιωμένη αιμοσφαιρίνη κάτω του 7%, στα άτομα με λιπιδαιμία την κακή χοληστερίνη LDL όσο γίνεται χαμηλότερα, στους υπέρβαρους σωματική άσκηση και υγιεινή διατροφή, στους καπνιστές να συστήσουμε ένα από τα νέα προγράμματα διακοπής του καπνίσματος επ’ ωφελεία δική τους αλλά και του περιβάλλοντός τους.
Δεν μπορούμε να αλλάξουμε την ηλικία μας και τις γονιδιακές μας καταβολές που κληρονομήσαμε για τις αποφρακτικές αρτηριοπάθειες και ορισμένες άλλες παθήσεις. Ισως στο μέλλον, όσο προχωράει η έρευνα του ανθρώπινου γονιδιώματος. Μπορούμε όμως να θέσουμε υπό έλεγχο όλους τους άλλους προδιαθεσικούς παράγοντες για αποφρακτικές αρτηριοπάθειες. Μπορούμε σήμερα.
Ο κ. Δ. Καραλής είναι καθηγητής Καρδιολογίας στο Ιατρικό Πανεπιστήμιο Σικάγου και ειδικός σύμβουλος του Ωνασείου Καρδιοχειρουργικού Κέντρου.